Nodule thyroïdien
À retenir
Les nodules thyroïdiens sont rares chez l'enfant (prévalence de 1 à 5 %) , et la plupart sont bénins, mais sont associés à un risque de malignité plus élevé que chez l'adulte (jusqu'à 25 %).
Leur incidence augmente avec l’âge, avec une prédominance féminine à partir de la puberté.
Présentation clinique :
Souvent asymptomatique, il est découvert de façon fortuite par le patient ou sa famille ou lors d'un examen clinique.
Plus rarement: adénopathie persistante dans la région latérale moyenne ou inférieure cervicale (niveau III ou IV) ou symptômes obstructifs locaux (voix rauque, dysphagie, difficulté respiratoire).
Enfants à risque :
- Histoire familiale de maladie thyroïdienne
- Antécédent d’irradiation : effet dose dépendant, risque augmenté en cas d’exposition avant l’âge de 10 ans, période de latence > 5 ans (https://academic.oup.com/jcem/article/102/7/2575/3063794)
- Thyroïdite auto-immune
- Carence iodée
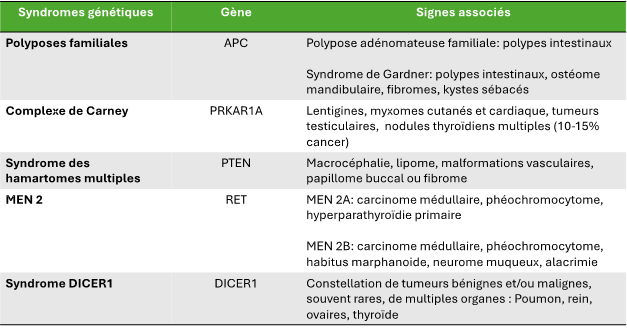
- Syndromes génétiques de prédisposition tumorale:
Pour les populations à risque, il est recommandé que le choix de la modalité de la surveillance (palpation cervicale ou suivi échographique) fasse l’objet d’une décision partagée entre le médecin et le patient à haut risque, l’échographie permettant une détection plus précoce d’éventuels nodules mais pouvant également entraîner des interventions non nécessaires (cytoponction) en cas des résultats faux positifs.
Le diagnostic différentiel d’un nodule thyroïdien comprend :
| Lésions non néoplasiques | Pseudonodule de thyroïdite auto-immune |
| Kyste colloïde | |
| Goitre multinodulaire | |
| Lésions néoplasiques bénignes | Nodule toxique |
| Adénome folliculaire non fonctionnel | |
| Lésions malignes | Carcinome : papillaire (95% de cas), folliculaire, médullaire, anaplasique |
| Lymphome | |
| Métastase d’un autre site |
Agir/action
L’objectif est de dépister un nodule hyperfonctionnel à risque d’hyperthyroïdie et de ne pas passer à côté d’un cancer.
- Évaluation clinique :
- Recherche des facteurs de risque
- Palpation cervicale : nodule isolé ou non, consistance, volume, évolutivité, adénopathies
- Recherche de signes cliniques évocateurs d’un syndrome génétique associé
- TSH, anticorps anti thyroïdiens :
- Dans la plupart de cas, la fonction thyroïdienne est normale
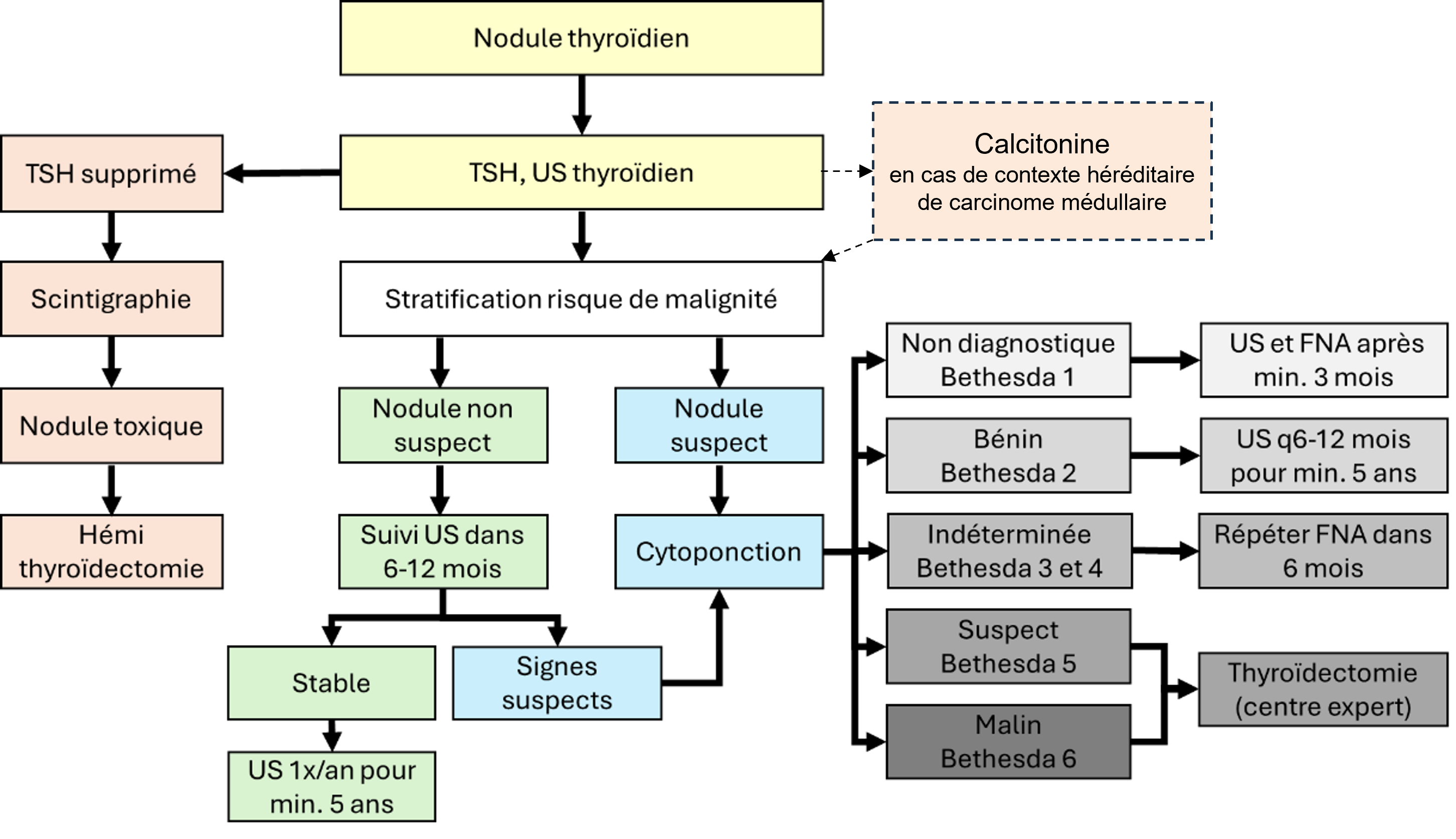
- En cas de TSH basse : scintigraphie thyroïdienne à la recherche d’un nodule toxique (lésion bénigne qui ne nécessite pas de ponction, mais qui ne régresse pas spontanément, pour laquelle une résection chirurgicale est recommandée)
- Calcitonine (dépistage d’un carcinome médullaire) en cas de contexte héréditaire connu de carcinome médullaire
- US thyroïdien avec examen des aires ganglionnaires réalisé par une personne entraînée :
- Estimation du risque de malignité selon caractéristiques du nodule (TIRADS): https://radiologyassistant.nl/head-neck/ti-rads/ti-rads
- L’US seul ne permet pas de distinguer définitivement un nodule thyroïdien bénin d'un cancer de la thyroïde. En cas de nodules suspects, une cytoponction est recommandée.
- Limites : Pas de TIRADS pédiatrique validé, le contexte clinique doit être intégré au résultat de l’échographie pour la décision de ponction chez l’enfant.
Cytoponction
Le risque de malignité (suspicion ou absence de suspicion) est basé sur :
- Caractéristiques de l'échographie. Résultats suspects : composition solide, hypoéchogène, marges irrégulières/mal définies, microcalcifications, forme plus haute que large, absence de halo, vascularisation accrue, ganglions lymphatiques anormaux.
- Antécédents d'irradiation
- Prédisposition familiale /génétique/syndromique
- Augmentation significative de la taille du nodule ou modification des caractéristiques échographiques au fil du temps
Les résultats de la cytoponction sont classés selon le système Bethesda (TBSRTC), qui comporte six catégories standardisées pour évaluer le risque de malignité et guider la conduite à tenir.
Algorithme de prise en charge d’un nodule thyroïdien :
- En cas de lésion bénigne avec présence des symptômes de compression, des préoccupations esthétiques ou selon la préférence du patient/des parents : hémithyroïdectomie pratiquée par un chirurgien pédiatrique expérimenté et spécialisé
Analyse moléculaire génétique (mutation BRAF V600E ou d’autres mutations des gènes oncogéniques comme RET/PTC et NTRK) : peut être considérée pour les lésions classées Bethesda III, IV ou V, en raison de leur association avec un carcinome papillaire.
Post-thyroïdectomie :
- Nécessité de substitution à vie en thyroxine.
- Complications post-opératoires : Hypoparathyroïdie, traumatisme du nerf laryngé, syndrome de Horner.
Suivi post-thyroïdectomie :
- TSH et T4 libre tous les 3-6 mois pendant la croissance et puberté, puis 1x/an : l’objectif est un taux de TSH supprimé avec une valeur de T4 libre dans la limite supérieure de la norme jusqu’à la rémission clinique complète, puis TSH dans la partie basse de la norme (0.3-1 mU/L)
- Thyréoglobuline : tous les 6 mois les 3 premiers ans puis 1/ an
- US thyroïdien : 1/an les premiers 5 ans